Fr, 29.05.2014 - 23:16 — Alexander Petter-Puchner & Heinz Redl

 Bei der Leistenbruchoperation werden heute Kunststoffnetze zur Verstärkung des Verschlusses eingesetzt. Die Fixierung dieser Netze mit Klammern und Nähten kann infolge der Verletzung von Nerven und Gefäßen dauerhafte Schmerzen verursachen. Die Anwendung des am LBI Trauma entwickelten Fibrinklebers führt zur schnellen und zuverlässigen Netzfixation ohne Gewebeschädigung und daher minimalen postoperativen Beschwerden.
Bei der Leistenbruchoperation werden heute Kunststoffnetze zur Verstärkung des Verschlusses eingesetzt. Die Fixierung dieser Netze mit Klammern und Nähten kann infolge der Verletzung von Nerven und Gefäßen dauerhafte Schmerzen verursachen. Die Anwendung des am LBI Trauma entwickelten Fibrinklebers führt zur schnellen und zuverlässigen Netzfixation ohne Gewebeschädigung und daher minimalen postoperativen Beschwerden.
Leistenbruchoperationen sind die häufigsten allgemeinchirurgischen Eingriffe überhaupt. In Österreich ist jeder 4. Mann und jede 10. Frau betroffen. Häufig bleiben Leistenbrüche (Leisten- oder Inguinalhernien) unbemerkt oder verursachen über lange Zeit keine oder kaum Beschwerden. Inguinalhernien stellen Bruchlücken der unteren Leibeswand dar, durch die Inhalt aus der Bauchhöhle austreten und einklemmen kann (Abbildung 1). 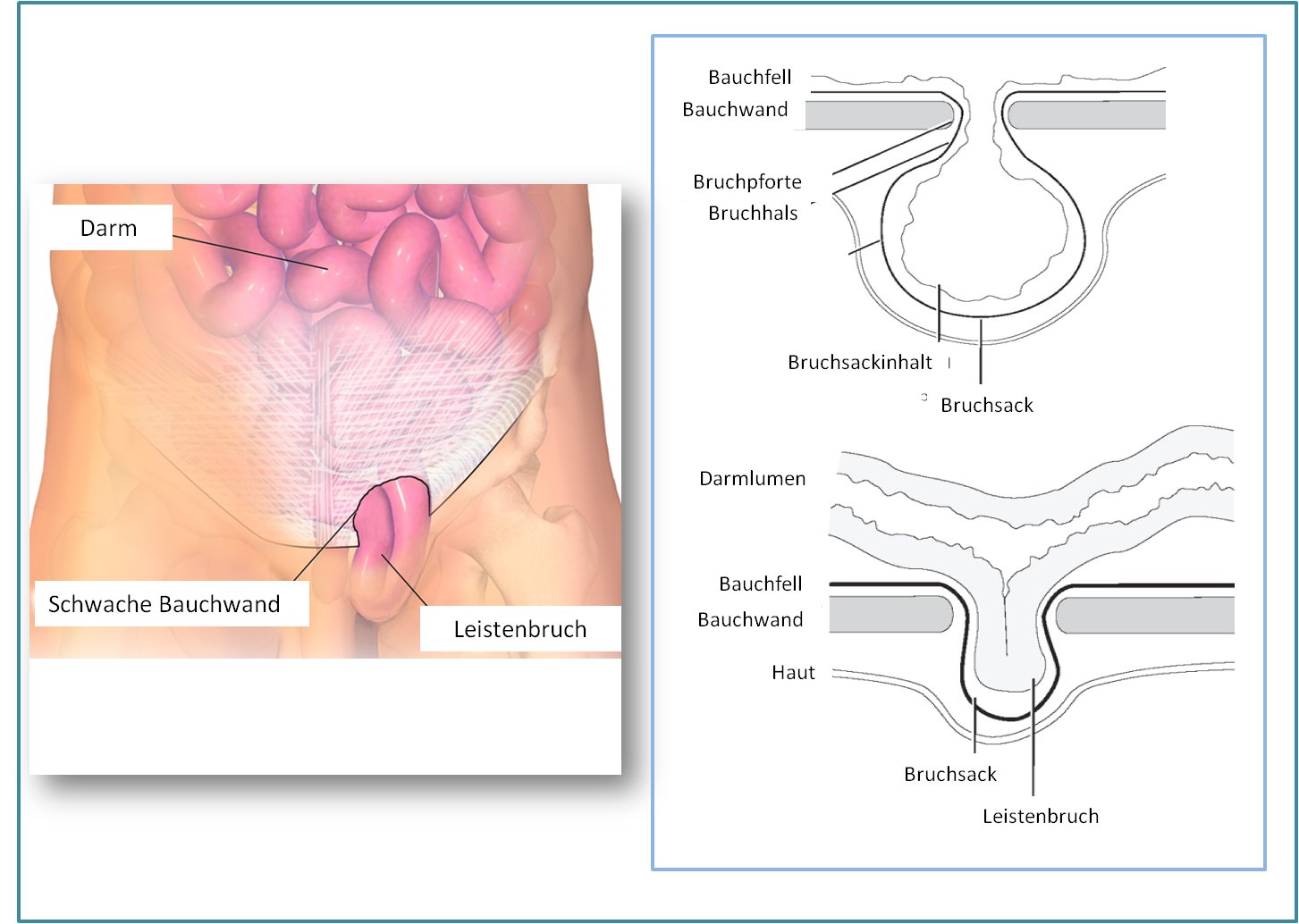 Abbildung 1. Leistenbruch (Inguinalhernie). Links: Bei Schwachstellen in der Bauchwand entstehen sogenannte Brüche im Bereich des Leistenkanals. Rechts: Schematischer Aufbau einer Inguinalhernie; Beschreibung im Text (Bilder modifiziert nach: Wikimedia und http://www.surgwiki.com/wiki/File:Ch40-fig1.jpg )
Abbildung 1. Leistenbruch (Inguinalhernie). Links: Bei Schwachstellen in der Bauchwand entstehen sogenannte Brüche im Bereich des Leistenkanals. Rechts: Schematischer Aufbau einer Inguinalhernie; Beschreibung im Text (Bilder modifiziert nach: Wikimedia und http://www.surgwiki.com/wiki/File:Ch40-fig1.jpg )
Anatomie des Leistenbruchs
Hernien bestehen aus einer Bruchpforte (im Fall der Inguinalhernien entlang des Samenleiters beim Mann oder unmittelbar abgesetzt davon direkt in der Bauchwand), einem Bruchsack und Bruchsackinhalt (Abbildung 1, rechts). Meist handelt es sich dabei um Anteile des sogenannten großen Netzes (eine Fettschürze, die im Bauchraum auf dem Darmkonvolut liegt) oder Dünndarmschlingen, die in den Bruchsack der Hernie rutschen können. Manchmal sind aber auch Anteile des Dickdarmes bei linksseitigen bzw. der Wurmfortsatz (Appendix) bei rechtseitigen Hernien im Bruchsack zu finden.
Kann der Inhalt von selbst oder durch sanften manuellen Druck wieder zurückgleiten, spricht man von reponiblen Hernien. Ist der Inhalt eingeklemmt (inkarzeriert), muss davon ausgegangen werden, dass eine Mangeldurchblutung des betroffenen Gewebes vorliegt und es besteht eine Indikation zur akuten bzw. dringlichen Operation. Genauso verhält es sich, wenn eine Reposition zwar gelingt, diese aber, zB durch verzögerten Arztbesuch, erst Stunden nach der Inkarzeration erfolgt. Ist lediglich Fettgewebe inkarzeriert, wird diese Situation von den Patienten oft lange (über Jahre) toleriert, bis aufgrund einer akuten Durchblutungsstörung durch Nachrutschen von Bruchsackinhalt oder zusätzliches Einklemmen von Darmanteilen die Beschwerden schlagartig massiv werden. Die Beschwerden sind grundsätzlich ähnlich wie bei einer akuten Bauchfellentzündung, bzw. eines akuten Darmverschlusses und bestehen in plötzlich einsetzenden Bauchschmerzen mit Hartwerden der Bauchwand rund um die Bruchpforte, sowie plötzlicher Übelkeit und Erbrechen.
Grundsätzlich ist anzumerken, dass sehr große Hernien (größerer Durchmesser der Bruchpforte) weniger zur Inkarzeration neigen, da der Inhalt leichter hin-und hergleiten kann. Es besteht bei großen Hernien jedoch die Tendenz zu rascher, weiterer Größenzunahme, da es durch die Schwerkraft zum voranschreitenden Eintritt von Fettgewebe und Darmschlingen in den Bruchsack kommen kann. In der Literatur sind Fälle beschrieben, in dem das gesamte Darmkonvolut aus dem Bruchsack monströser Inguinalhernien im Zuge aufwendiger Operationen reponiert werden musste. Hodenbrüche (oder Skrotalhernien) bestehen, wenn im Zuge der Größenzunahme des Bruchsackinhaltes, dieser in den Hodensack (Skrotum) absinkt. Diese Bruchform besteht zumeist bei älteren Patienten, die wegen fehlendem Leidensdruck oder hohem Operationsrisiko bei kardiovaskulären Begleiterkrankungen erst spät in der chirurgischen Sprechstunde vorstellig werden.
Schenkel- oder Femoralhernien unterscheiden sich von Inguinalhernien durch die unterschiedliche Lokalisation der Bruchlücke. Inguinalhernien sind, wie durch die Bezeichnung ersichtlich, Schwachstellen der anatomisch klar definierten Leistenregion, während Femoralhernien an der Austrittsstelle aus dem Becken für die großen Gefäße der unteren Extremitäten zutage treten und bei Frauen häufiger sind als bei Männern.
Die operative Behandlung von Leistenbrüchen
In der Behandlung von Inguinalhernien kommen „offene“ (über Leistenschnitt, zB OP nach Lichtenstein) und minimal-invasive Verfahren (mit Kamera in Schlüssellochtechnik, zB „TAPP, TEP“) zum Einsatz. Die Implantation von Kunststoffnetzen aus Polypropylen oder Polyester zur Verstärkung des Verschlusses ist mittlerweile „state of the art“.
Obwohl durch die Einführung spannungsfreier, netzunterstützter Operationsmethoden sowohl die Rezidivrate (Häufigkeit des Wiederauftretens einer Hernie nach OP), als auch den chronischen Schmerz nach der Operation im Gegensatz zu reinen Nahtmethoden (Shouldice, Bassini-OP) drastisch gesenkt werden konnte, waren die Ergebnisse besonders hinsichtlich des Schmerzes und der Lebensqualität bis vor kurzem noch immer enttäuschend. In großen, internationalen Studien berichteten noch immer mehr als 5% aller Patienten von Dauerschmerzen nach Operationen zum Verschluss von Inguinalhernien mit Kunststoffnetzen. Eine eingehende Analyse des Problems konnte die Netzfixation, d.h. die Techniken, mit denen man die Netze am Gewebe festmacht, als die Hauptursache für das Entstehen chronischer Schmerzen identifizieren. Die bis dahin verwendeten Nähte und Klammern verursachen durch die unbeabsichtigte und unvermeidliche Verletzung von Nerven und Gefäßen dauerhafte Schmerzen mit einer oft beträchtlichen Beeinträchtigung des privaten, sozialen und beruflichen Alltages (Abbildung 2).
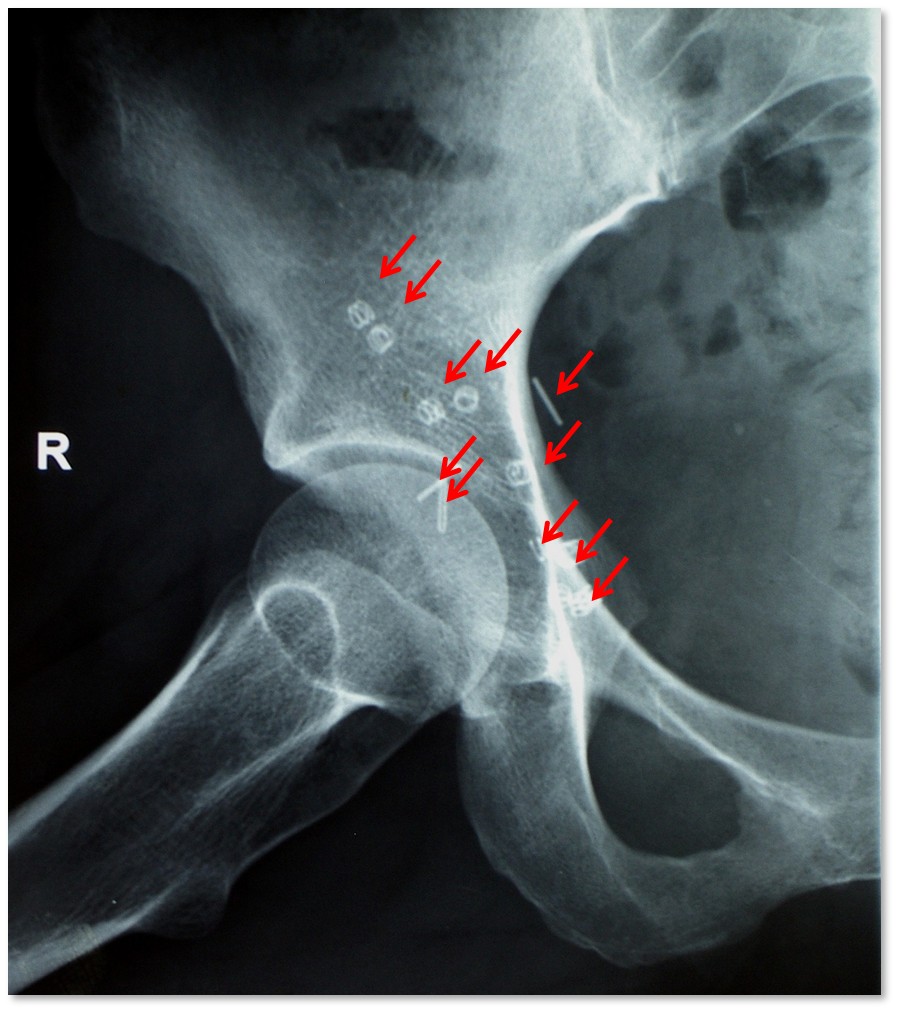 Abbildung 2. Die Rolle perforierender Netzfixation in der Schmerzentstehung. 30 Jahre alte Patientin, Status nach 2 laparoskopischen Leistenoperationen. Die roten Pfeile markieren die verwendeten Klammern. Die resultierende Nervenverletzung führte zu 18 Monaten Krankenstand. Dies hätte durch Netzfixation mit Fibrinkleber vermieden werden können.
Abbildung 2. Die Rolle perforierender Netzfixation in der Schmerzentstehung. 30 Jahre alte Patientin, Status nach 2 laparoskopischen Leistenoperationen. Die roten Pfeile markieren die verwendeten Klammern. Die resultierende Nervenverletzung führte zu 18 Monaten Krankenstand. Dies hätte durch Netzfixation mit Fibrinkleber vermieden werden können.
Es ist selbstredend, dass diese Situation - abgesehen von der individuellen Betroffenheit (gestörtes Freizeit-und Sexualverhalten junger männlicher und weiblicher Patienten) - auch dem Gesundheitssystem enorme Kosten durch lange Krankenstände und eingeschränkte Produktivität aufbürdet. Es entwickelte sich also die Suche nach besseren und weniger schmerzhaften Fixationstechniken von Herniennnetzen (analog bei Bauchwand-, Nabel- und Zwerchfellhernien, die ebenfalls mit Netzen verschlossen werden) zu einem Forschungsziel ersten Ranges.
Fibrinkleber: Forschungsschwerpunkt am Ludwig Boltzmann Institut für experimentelle und klinische Traumatologie (LBI Trauma)
Seit den 1970er-Jahren wird am LBI Trauma in Wien intensiv am Einsatz von Fibrinkleber in vielen medizinischen Bereichen gearbeitet [siehe dazu ScienceBlog Artikel: [1],[2].
Fibrinkleber bedient sich zweier wesentlicher Komponenten der natürlichen Gerinnungskaskade des Menschen: Fibrinogen und Thrombin. Fibrinogen und Thrombin bilden ein hochelastisches Geflecht, an dem sich die weißen Blutplättchen (Thrombozyten) anlagern. Gemeinsam dient dieser Thrombus dem Verschluss von Gefäßverletzungen (siehe [2]). Der so entstandene Thrombus ist nicht nur extrem elastisch, sondern auch stabil, wird aber vom Körper innerhalb von 10-14 Tagen auch wieder abgebaut. Fibrinkleber eignet sich daher zur
- Blutsstillung,
- zur Abdichtung von Gefäßnähten,
- von Lungengewebe im Rahmen von Tumoroperationen,
- sowie zur lokalen Verbesserung der Wundheilung nach Haut- und/oder Muskeltransplantationen,
- zur Behandlung von Verbrennungen und Deckung großer Defekte der Körperoberfläche.
Die verbesserte Wundheilung durch Fibrinkleber ist durch den hohen Gehalt an Wachstumsfaktoren für Bindegewebe und Gefäße zu erklären.
Fibrinkleber in der Hernienchirurgie…
Alle diese Eigenschaften ließen Fibrinkleber auch für die Anwendung zur Klebung von Kunststoffnetzen in der Hernienchirurgie interessant erscheinen. Die Arbeitsgruppe am LBI Trauma nahm im Jahre 2004 die Arbeit zu diesem Thema auf. Die klar definierten Ziele waren:
- Die Reduktion postoperativen Schmerzaufkommens,
- Vergleichbare Fixationssicherheit wie mit Klammern und Nähten.
Es galt dabei jedoch mit dem chirurgischen Dogma zu brechen, dass es für eine gute Einheilung (Integration) der Netze unabdingbar wäre, diese anfangs möglichst fest an der Unterlage anzubringen.
…führt zur schnellen und zuverlässigen Netzfixation ohne Gewebeschädigung…
Interessanterweise konnte rasch demonstriert werden, dass das flächenhafte Aufbringen, das mit einem Kleber möglich ist (während Nähte und Klammern stets nur punktuell halten), in einer hervorragenden mechanischen Festigkeit resultiert und dass die Integration des Netzes durch die verbesserte Anpassung an die Unterlage ebenfalls beschleunigt und stimuliert wird.
Darüber hinaus ist es erwähnenswert, dass die mechanische Festigkeit der Netzfixation mit Fibrinkleber über die ersten Tage kontinuierlich zunimmt. Der Kleber härtet nach Aufbringen noch weiter aus (er polymerisiert) und wird dann rasch von körpereigenen Zellen durchdrungen, die sich so frühzeitig an der Fixation des Netzes beteiligen. Nur 12 Tage nach dem Aufbringen des Fibrinklebers ist dieser vollständig abgebaut und das Netz sicher integriert. Der Fibrinkleber verursacht keinerlei Gewebsschädigung und kann auch in anatomischen Regionen der Leiste das Netz sichern, in welchen Nähte und Klammern wegen sich dort verzweigender Nervengeflechte nicht gesetzt werden sollen.
In den Experimenten am LBI konnte die zuverlässige Netzfixation mit Fibrinkleber einwandfrei gezeigt werden. Dabei wurden ca. 20 verschiedene Netze eingesetzt, um den Einfluss der Materialien, sowie der Webart (Porengröße, Netzgewicht, etc.) zu ermitteln. Außerdem wurden diverse Arten der Kleberapplikation (in Tropfen, als Spray - ) und verschieden Kleberkonzentrationen (wechselnder Thrombingehalt) getestet. Wie ein in Schlüssellochoperationen verwendeter Spraykopf für Fibrinkleber aussieht, ist in Abbildung 3 dargestellt.
 Abbildung 3. Der im LBI Trauma entwickelte Spraykopf für die laparoskopische Fibrinkleber-Applikation
Abbildung 3. Der im LBI Trauma entwickelte Spraykopf für die laparoskopische Fibrinkleber-Applikation
…und minimalen postoperativen Beschwerden
Die Frage nach dem Schmerzaufkommen und der Lebensqualität nach Leistenbruchoperationen mit Netzklebung konnte danach nur in einer chirurgischen Spitalsabteilung beleuchtet werden. In Kooperation mit der Abteilung für Allgemein-, Tumor und Viszeralchirurgie im Wilhelminenspital in Wien [3] wurden mehrere klinische Studien durchgeführt, die zeigen konnten, dass Patienten, die in dieser neuen Technik behandelt wurden, über exzellente Zufriedenheit und minimale Schmerzsymptomatik (beschränkt auf die unmittelbare Phase) berichteten. Diese Studien verglichen die Fibrinkleber-Netzfixation bei Leistenhernienoperationen in offener und minmal-invasiver (laparoskopischer) Technik mit den bis dahin angewandten Techniken mit Klammern [4]. In beiden Techniken (Lichtenstein und TAPP) konnte durch die Netzfixation mittels Fibrinkleber das postoperative Schmerzaufkommen bereits vor der Entlassung (im Durchschnitt 3 Tage nach der OP) reduziert und die Lebensqualität über mindestens 1 Jahr nach der Operation signifikant verbessert werden. Bei der Studienplanung konnte auf die eigenen Erkenntnisse aus den vorangegangenen Experimenten zurückgegriffen werden, was v.a. bei der Auswahl eines geeigneten Netzproduktes sehr hilfreich war. Im Zuge der klinischen Anwendungen im Rahmen dieser Studien wurden auch die Gerätschaften zum Sprayen des Fibrinklebers verbessert und weiterentwickelt (Abbildung 4).
Die erfreulichen Resultate der klinischen Studien wurden wie die experimentellen Vorarbeiten in internationalen, chirurgischen Topjournalen veröffentlicht und trugen zusammen mit zeitgleich erschienenen Arbeiten anderer Studiengruppen zur Übernahme der Fibrinkleber Netzfixation als Standardtechnik in den Empfehlungen der wichtigsten europäischen Fachgesellschaften bei.
Fazit
Die Kooperation*) des LBI Trauma mit dem Wilheminenspital am Gebiet der Herniennetzfixation mit Fibrinkleber ist ein gelungenes Beispiel der Translation von in der Grundlagenforschung gewonnenen Erkenntnissen in die Klinik mit rasch sicht- und messbarer Verbesserung der Behandlung. In diesem konkreten Fall ist der Nutzen durch die große Zahl betroffener Patienten und die signifikante Verbesserung der wichtigsten Messgrößen, Schmerz und Lebensqualität, als besonders hocheinzuschätzen.
[2] H.Redl: Kleben statt Nähen – Gewebekleber auf der Basis natürlichen Fibrins
[3] Abteilung für Allgemein-, Tumor und Viszeralchirurgie im Wilhelminenspital in Wien (Vorstand K.Glaser)
[4] Studienleiter R.H. Fortelny, http://www.fortelny.at/index.html. Ergebnisse an rund 6000 Patienten sind bescrieben in: R H. Fortelny, A.H. Petter-Puchner, K.S. Glaser, H. Redl; Use of fibrin sealant (Tisseel/Tissucol) in hernia repair: a systematic review. Surg Endosc (2012) 26:1803–1812
*) An der Kooperation von LBI Trauma und Wilheminenspital zur Herniennetzfixation mit Fibrinkleber beteiligt sind:
Alexander Petter-Puchner (Autorenprofil),
René H. Fortelny, Facharzt für Chirurgie, Leitung und Aufbau der experimentellen Herniengruppe am LBI Trauma, Leitung des zertifizierten Hernienzentrums an der Abteilung für Allgemein-, Tumor und Viszeralchirurgie im Wilhelminenspital.
Simone Gruber-Blum, Projektleiterin in der Forschungsgruppe zur Behandlung von Bauchwanddefekten im LBI Trauma, Ausbildungsassistentin an der Abteilung für Allgemein-, Tumor und Viszeralchirurgie im Wilhelminenspital.
Heinz Redl, Direktor des LBI Trauma, Autorenprofil.
Karl Glaser, Vorstand der Abteilung für Allgemein-, Tumor und Viszeralchirurgie im Wilhelminenspital, Wien
Weiterführende Links
A. Petter-Puchner beschreibt die Technik der Netzfixation mittels Fibrinkleber in Chirurgie, 1 (2014) p. 14: How I do it: Netzfixierungen bei der laparoskopischen Hernienchirurgie (PDF-Download)
Ludwig Boltzmann Institut für experimentelle und klinische Traumatologie (LBI Trauma) Minimal –invasive Operation eines Leistenbruchs in TAPP Technik (Netzfixierung mit Fibrinkleber), Video: 9:18 min M.K. Terris (2009) Use Of Tissue Sealants And Hemostatic Agents (Slide show, English) B. Iyer (2013) Tissue sealant essentials (Slide show, English) DB111 Tisseel Gewebekleber Video 2:47 min
- Printer-friendly version
- Log in to post comments
