Atherosklerose, eine Autoimmunerkrankung: Auslöser und Gegenstrategien
Atherosklerose, eine Autoimmunerkrankung: Auslöser und GegenstrategienFr, 09.08.2013 - 05:44 — Georg Wick
![]()
 Atherosklerose, eine bereits in jungen Jahren beginnende, langsam fortschreitende chronische Erkrankung, wird zumeist erst im Alter manifest; ihre Folgen, wie Herzinfarkt und Schlaganfall, stehen an der Spitze der Todesursachen. Eine Schlüsselrolle bei der Entstehung der Krankheit spielt das körpereigene Hitzeschockprotein 60 (HSP60), welches vom Immunsystem auf Grund seiner sehr großen Ähnlichkeit mit dem HSP60 von Infektionserregern angegriffen wird. HSP60 stellt ein Zielmolekül dar für die Entwicklung innovativer therapeutischer Strategien, die eine Impfung gegen Atherosklerose in Reichweite rücken.
Atherosklerose, eine bereits in jungen Jahren beginnende, langsam fortschreitende chronische Erkrankung, wird zumeist erst im Alter manifest; ihre Folgen, wie Herzinfarkt und Schlaganfall, stehen an der Spitze der Todesursachen. Eine Schlüsselrolle bei der Entstehung der Krankheit spielt das körpereigene Hitzeschockprotein 60 (HSP60), welches vom Immunsystem auf Grund seiner sehr großen Ähnlichkeit mit dem HSP60 von Infektionserregern angegriffen wird. HSP60 stellt ein Zielmolekül dar für die Entwicklung innovativer therapeutischer Strategien, die eine Impfung gegen Atherosklerose in Reichweite rücken.
Unter Atherosklerose (Arteriosklerose) – im Volksmund auch als Gefäßverkalkung bezeichnet – versteht man eine Verhärtung (= Sklerose) und Verengung von Arterien, die - wie in Abbildung 1 vereinfacht dargestellt - zu einer verminderten Durchblutung von Organen führen kann. Die damit einhergehende reduzierte Sauerstoffversorgung ist Auslöser von Herz-Kreislauferkrankungen, welche heute mit rund 30 % aller globalen Todesfälle und mit 40 % der Todesfälle in der westlichen Welt an der Spitze der Todesursachen stehen; von diesen sind etwa 80 % auf koronare Herzkrankheiten (KHK) und Schlaganfall zurückführen [1].
Abbildung 1. Atherosklerose: An der Arterieninnenwand entstehen sogenannte Plaques, die zur Verhärtung uns Verengung des Gefäßes führen. (Bild modifiziert nach: United States Department of Health and Human Services, Public Domain)
Die Verhärtung und Verengung der Arterien resultiert aus der Entstehung sogenannter Plaques an der Innenwand der Arterien, bindegewebsartiger (fibrotischer) Veränderungen, die eine komplexe Mischung unterschiedlicher Zellen des Immunsystems und einwandernder Muskelzellen und Bindegewebszellen (Fibroblasten) enthalten (zu Fibrosen siehe [2,3]). Eine Chronologie der Veränderungen von normaler Arterieninnenwand über gelblich-weiße kissenähnliche Fettstreifen - “fatty streaks” – bis hin zu Plaques mit fettstoffreichen, nekrotischen Zentren, Verkalkungen und Blutungen ist in Abbildung 2 dargestellt.
Atherosklerose - eine Folge des modernen Lebensstils?
Atherosklerose ist eine bereits in jungen Jahren beginnende, langsam fortschreitende chronische Erkrankung, die zumeist erst im Alter manifest wird. Ihre Entstehung kann einerseits durch eine – allerdings eher seltene - genetische Veranlagung bedingt sein, andererseits können viele Risikofaktoren beitragen, wie beispielsweise hoher Blutdruck, Übergewicht, Diabetes, Rauchen, Infektionen, Störungen im Fettstoffwechsel („hohes Cholesterin“), Bewegungsmangel, etc.
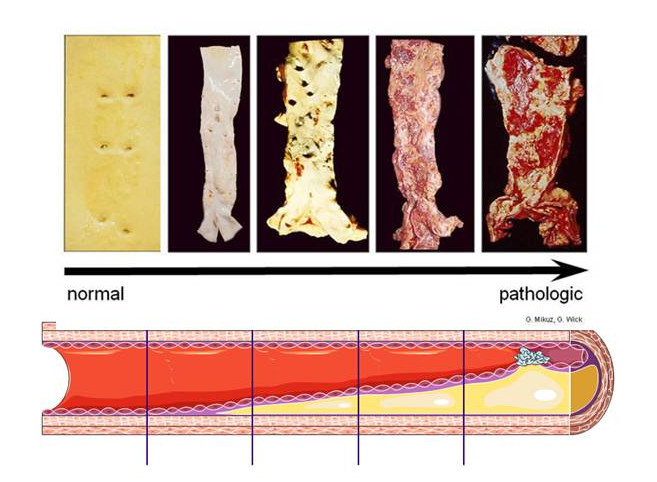 Abbildung 2. Atherosklerose in der Aorta des Menschen. Unteres Bild: Fortschreitende Plaquebildung bis zu Ruptur des Plaques (Bild von Servier Medical Art). Beschreibung: siehe Text.
Abbildung 2. Atherosklerose in der Aorta des Menschen. Unteres Bild: Fortschreitende Plaquebildung bis zu Ruptur des Plaques (Bild von Servier Medical Art). Beschreibung: siehe Text.
Die Vielzahl und Vielfalt an offensichtlichen Risikofaktoren macht es verständlich, daß die Menschheit bereits von altersher an Atherosklerose leidet, ungeachtet der unterschiedlichen Lebensstile, Umweltseinflüsse und Ernährungsgewohnheiten, ebenso wie auch der Art und des Ausmaßes körperlicher Aktivitäten: Untersuchungen an ägyptischen Mumien zeigen ebensolche krankhafte Veränderungen der Aorta, der Herzkranzgefäße und der peripheren Arterien, wie sie heute im modernen Menschen festgestellt werden. Die Häufigkeit mit der diese Läsionen beobachtet werden, läßt darauf schließen, daß die Erkrankung auch in der Antike bereits weit verbreitet war [4], die Menschheit seit Jahrtausenden begleitet.
Wenn also verschiedenartigste Einflüsse zum selben Ergebnis, der manifesten Atherosklerose führen, gibt es einen primären Auslösemechanismus, der allen Risikofaktoren gemeinsam ist?
Viele Risikofaktoren – ein gemeinsamer Auslösemechanismus?
Die Suche nach den Mechanismen, welche die früheste Phase der Krankheit auslösen, ist schwierig und am Menschen praktisch kaum durchzuführen. In diesem Stadium machen sich ja noch keine klinischen Symptome bemerkbar, der „zukünftige Patient“ hat noch keinen Arzt aufgesucht. Detaillierte Untersuchungen an geeigneten Tiermodellen erlauben es die Entstehung der Erkrankung chronologisch zu verfolgen vom morphologisch und klinisch unauffälligen Stadium bis hin zum voll entwickelten, häufig letal endendem Krankheitsbild. Basierend auf den tierexperimentellen Daten und in weiterer Folge auf indirekten Untersuchungen bei Menschen konnte ein neues Konzept für die Entstehung der Atherosklerose entwickelt werden:
Entgegen dem weit-verbreiteten Dogma, daß Atherosklerose mit einer passiven Ablagerung von Blutfetten („fatty streaks“) oder Verkalkung beginnt, wurde festgestellt, daß die frühesten Stadien der Atherosklerose durch einen Entzündungsprozeß charakterisiert sind, welcher Zellen des Immunsystems zur Einwanderung in die Innenwand der Arterie (Intima) anlockt. Die Frage, womit diese Immunzellen in der Arterienwand reagieren, ließ sich durch direkte Evidenz aus Tierexperimenten und indirekte Schlüsse aus Studien an menschlichen Patienten beantworten: Immunzellen (T-Lymphozyten) reagieren mit einem Stressprotein HSP60, welches an der Oberfläche der Zellen der Gefäßwand (= Endothelzellen) angelagert ist. HSP60 ist ein Mitglied der sogenannten Hitzeschockprotein-Familien, welche in den Zellen primär dafür verantwortlich sind, daß Proteine in korrekter Weise zu den ihnen entsprechenden, funktionsfähigen Strukturen gefaltet werden.
Hitzeschockproteine wurden erstmals in Zellen der Taufliege (Drosophila) identifiziert, als diese einem Temperaturschock - subletal hohen Temperaturen – ausgesetzt wurden. Der Name Hitzeschockproteine wurde beibehalten auch als es sich später herausstellte, daß Zellen auf unterschiedlichste Stressfaktoren ganz generell mit einer erhöhten Produktion dieser Proteine antworten - als Schutz vor den Auswirkungen strukturell veränderter Proteine.
Im Falle der Zellen der Gefäßwand (Endothelzellen) konnte nachgewiesen werden, daß diese eben durch die klassischen Risikofaktoren der Atherosklerose zur vermehrten Synthese von HSP60 stimuliert werden (Abbildung 3). In einer Reihung der Risikofaktoren nach ihrer Fähigkeit HSP60 in vitro in Endothelzellen des Menschen zu induzieren, nimmt bakterielle Infektion mit Chlamydien die Spitzenposition (mehr als 10-fache Erhöhung über den Kontrollwert) ein, gefolgt von Rauchen, mechanischem Stress (= hoher Blutdruck), generellen Infektionen, reaktivem Sauerstoff, oxydiertem Lipoprotein (oxLDL) und schließlich bestimmten Arzneimitteln (2 – 3-fache Erhöhung über den Kontrollwert) [5].
Vermehrt gebildetes HSP60 wird (zum Teil) auch an die Zelloberfläche transportiert und wirkt dann als Signal „Gefahr“ für die Immunzellen (T-Lymphozyten). Angelockt durch dieses Signal heften sich die T-Lymphozyten an der Gefäßwand an und lösen eine Immunantwort - den Entzündungsprozeß – aus (siehe nächster Abschnitt). Das Anheften erfolgt dabei mittels sogenannter Adhäsionsmoleküle, die gleichzeitig mit HSP60 auftauchen.
Warum aber richtet sich das körpereigene Abwehrsystem – das Immunsystem – gegen körpereigenes Protein und Gewebe?
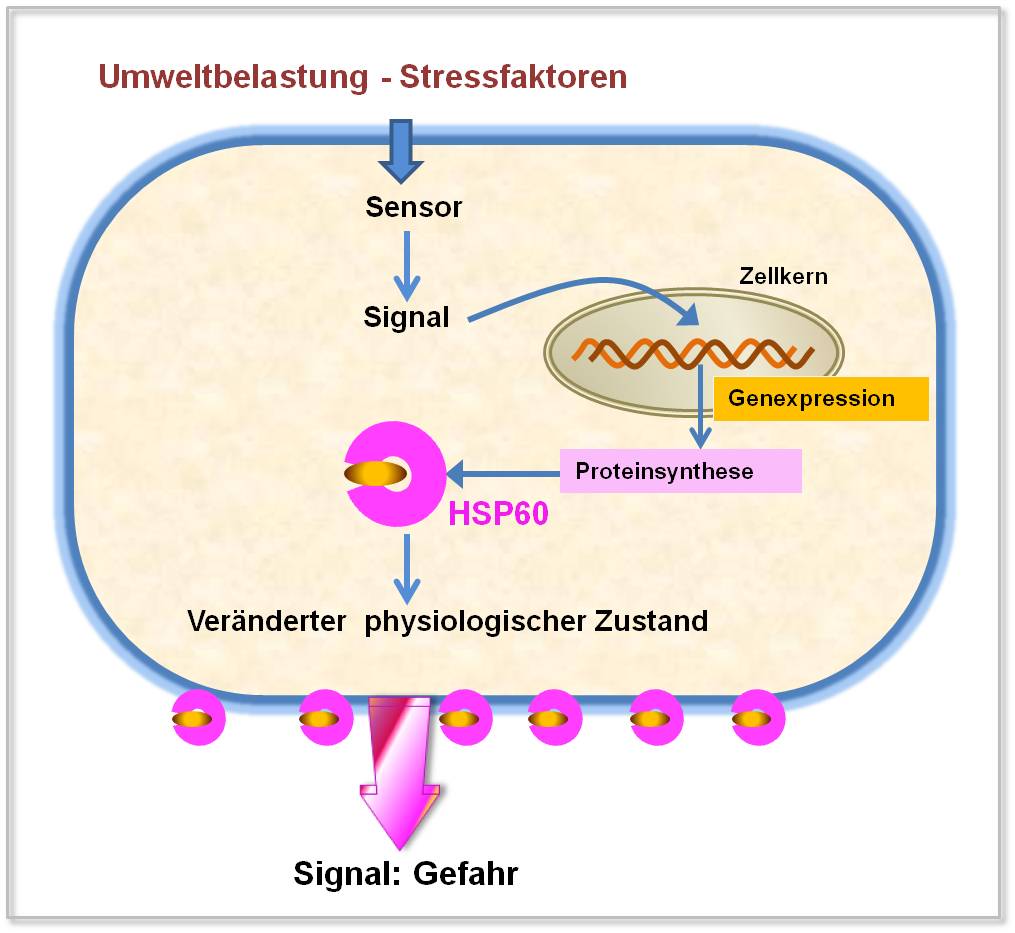 Abbildung 3. Stressfaktoren stimulieren die Synthese des Hitzeschockproteins 60 in Endothelzellen, welches - an die Zelloberfläche transportiert – vom Immunsystem als Gefahrensignal wahrgenommen wird.
Abbildung 3. Stressfaktoren stimulieren die Synthese des Hitzeschockproteins 60 in Endothelzellen, welches - an die Zelloberfläche transportiert – vom Immunsystem als Gefahrensignal wahrgenommen wird.
Die Autoimmun-Hypothese der Atherogenese
Das Hitzeschockprotein 60 ist stammesgeschichtlich ein sehr altes Molekül, das von allen lebenden Zellen produziert wird und in allen Lebensformen - angefangen von den Bakterien bis herauf zu den Säugetieren, inklusive des Menschen – eine sehr ähnlich chemische Struktur aufweist (d.h. die Abfolge der Aminosäuren zeigt bei allen Spezies einen hohen Grad an Übereinstimmung).
HSP60 ist ein wichtiger Bestandteil aller Infektionserreger (Bakterien, Parasiten), gegen den praktisch alle Menschen eine angeborene und während ihres Lebens erworbene schützende Immunreaktion besitzen. Wenn die Arterien-auskleidenden Endothelzellen durch klassische Atherosklerose-Risikofaktoren gestresst körpereigenes HSP60 an ihre Zelloberfläche transportieren, dann ist auf Grund der sehr großen Ähnlichkeit mit dem mikrobiellen HSP60 die Gefahr einer immunologischen "Verwechslungsreaktion" gegeben: das Immunsystem sieht das Erscheinen von HSP60 auf arteriellen Endothelzellen als Gefahrensignal „Infektion“ und reagiert mit einem Selbstangriff, einer Autoimmunreaktion, gegen die Wand der Arterien. Die Endothelzellen werden zerstört, Zellen des Immunsystems dringen in die innerste Schichte der Arterie ein und bilden dort Entzündungsherde. Diese erste, noch reversible Phase in der Entstehung der Atherosklerose ist klinisch unauffällig und tritt bereits in der Jugend auf. Wenn die Stressbedingungen andauern, schreitet der Entzündungsprozeß fort; es kommt zur irreversiblen Plaquebildung bis hin zu den fatalen Folgen Herzinfarkt, Schlaganfall, Gefäßverschluß.
Die normale, gegen mikrobielles HSP 60 schützende Immunreaktion verkehrt sich unter unphysiologisch schlechten Stressbedingungen in eine Autoimmunreaktion - Atherosklerose im Alter ist der Preis, den wir für den Vorteil zahlen in jüngeren Jahren mikrobielle Infektionen abwehren zu können (Abbildung 4).
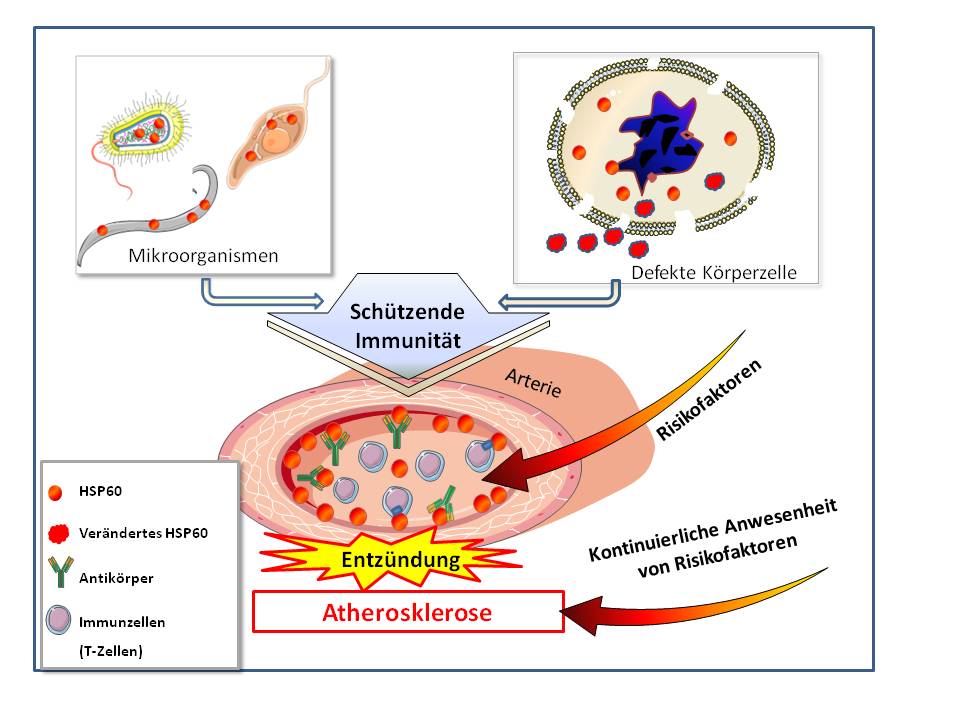 Abbildung 4. Die Autoimmunitätshypothese der Atherosklerose. Menschen entwickeln schützende Immunität gegenüber dem HSP60 der Mikroorganismen und ebenso gegenüber körpereigenen, verändertem HSP60, das aus defekten/zerstörten Zellen austritt. Werden Endothelzellen durch Risikofaktoren in der Blutbahn gestresst, so transportieren sie HSP60 an ihre Zelloberfläche, welches von der bereits existierenden Immunabwehr (Immunzellen, Antikörper) als „Gefahrensignal“ gesehen wird und einen Entzündungsprozeß auslöst. Fortgesetzte Anwesenheit von Risikofaktoren führt zur Atherosklerose. (Modifiziert nach [5]; Bilder stammen zum Teil von Servier Medical Art.)
Abbildung 4. Die Autoimmunitätshypothese der Atherosklerose. Menschen entwickeln schützende Immunität gegenüber dem HSP60 der Mikroorganismen und ebenso gegenüber körpereigenen, verändertem HSP60, das aus defekten/zerstörten Zellen austritt. Werden Endothelzellen durch Risikofaktoren in der Blutbahn gestresst, so transportieren sie HSP60 an ihre Zelloberfläche, welches von der bereits existierenden Immunabwehr (Immunzellen, Antikörper) als „Gefahrensignal“ gesehen wird und einen Entzündungsprozeß auslöst. Fortgesetzte Anwesenheit von Risikofaktoren führt zur Atherosklerose. (Modifiziert nach [5]; Bilder stammen zum Teil von Servier Medical Art.)
Neue Strategieansätze
Die Identifizierung der Schlüsselrolle, die HSP60 im Auslöse-Mechanismus der Atherosklerose spielt, ist nicht nur für das Verstehen der Krankheit von primärer Bedeutung, sie bietet auch neue Ansatzpunkte für die Entwicklung sensitiver Diagnostika und innovativer therapeutischer Strategien.
HSP60-Diagnostika
Antikörper gegen HSP60, aber auch lösliches HSP60 finden sich zwar im Blutkreislauf jedes gesunden Menschen, sie sind aber bei Atherosklerose signifikant erhöht und korrelieren mit deren Schweregrad. Als robuste Diagnostika können anti-HSP60 Antikörper und lösliches HSP60 zur Feststellung und Verfolgung der Morbidität und Prognose der Mortalität herangezogen werden.
Auf dem Weg zu einer Impfung gegen Atherosklerose
Ein völlig neuer Therapieansatz besteht darin die fehlgeleitete Immunreaktion gegen HSP60 zu normalisieren und den Körper für sein eigenes Hitzeschockprotein wieder tolerant zu machen, ohne aber die überaus wichtige Immunantwort auf Infektionen auszuschalten. Dies soll durch eine Impfung bewerkstelligt werden, die sich gezielt gegen diejenigen Abschnitte (Epitope) des HSP60-Moleküls richtet, welche die Immunzellen bei der Arteriosklerose-Entstehung anlocken:
Im Rahmen des im September 2012 abgeschlossenen EU-Projekts TOLERAGE (Titel: „Normalisation of immune reactivity in old age – from basic mechanisms to clinical application“ [6]) konnten entsprechende Epitope - kleine Bruchstücke aus der Sequenz von 570 Aminosäuren des menschlichen HSP60 und auch des Tiermodells Maus - identifiziert werden. Die Impfung der Maus mit einem derartigen „atherogenen Peptid“ zeigte sich erfolgreich: es konnte sowohl die Entstehung von Atherosklerose blockiert als auch ein therapeutischer Erfolg - Reduktion der Läsionen bei bestehender Krankheit – erreicht werden.
Das, was bereits bei Mäusen gelungen ist, soll nun auch in einer klinischen Studie beim Menschen erprobt werden: eine Impfung gegen Atherosklerose erscheint in Reichweite.
[1] WHO: Cardiovascular diseases (CVDs); Fact sheet N°317, Updated March 2013
[2] G Wick et al. (2013) The Immunology of Fibrosis. Annu. Rev. Immunol. 31:107–35
[3] G Wick, (ScienceBlog 2012): Erkrankungen des Bindegewebes: Fibrose – eine häufige Komplikation bei Implantaten.
[4] AH Allam et al., (2011) Atherosclerosis in Ancient Egyptian Mummies. JACC: Cardiovascular Imaging 4 (4): 315-27
[5] C Grundtman and G Wick, (2011) The autoimmune concept of atherosclerosis. Curr Opin Lipidol 22(5): 327–334.
[6] TOLERAGE: Internationales Projekt im 7. Forschungsrahmenprogramm der EU, zu dem sich 10 Forschergruppen unter der Leitung von Georg Wick zusammengeschlossen haben (Laufzeit April 2008 - September 2012) um in präklinischen und klinischen Ansätzen die Immunreaktivität bei älteren Menschen zu analysieren und zu verbessern. Der Fokus lag dabei auf den beiden, als Autoimmunkrankheiten erkannten Erkrankungen: Atherosklerose und Rheumatoide Arthritis. http://ec.europa.eu/research/health/medical-research/human-development-and-ageing/projects/tolerage_en.html. Ein Endreport vom 29.4. 2013 liegt vor: Final Report Summary - TOLERAGE (Normalisation of immune reactivity in old age - from basic mechanisms to clinical application)
Weiters ist auf der Basis von TOLERAGE kürzlich ein Sammelband „Inflammation and Atherosclerosis“ (G Wick, C Grundtmann eds, Springer Verlag, 652 p.)erschienen, in welchem Top-Experten die diagnostische, präventive sowie therapeutische Relevanz der Entzündung in der Entwicklung der Atherosklerose diskutieren.
Weiterführende Links
Laboratory of Autoimmunity (G Wick, C Grundtmann): works on two major research projects, viz. THE IMMUNOLOGY OF ATHEROSCLEROSIS and THE IMMUNOLOGY OF FIBROSIS (“Our lab strives at elucidating the earliest, clinically not yet manifested stages of autoimmune diseases.
To this end we study appropriate animal models and then translate our findings to the human situation. We are especially interested in looking at autoimmune diseases from a Darwinian-evolutionary viewpoint, i.e. considering them as a price for the possession of genes the effect of which are beneficial during the reproductive period of life, but may become detrimental at older age when selective pressure is not effective any more”.)
G Wick et al. (2012) A Darwinian-Evolutionary Concept for Atherogenesis: The Role of Immunity to HSP60 in Inflammation and Atherosclerosis (G. Wick and C. Grundtman (eds.), DOI 10.1007/978-3-7091-0338-8_9, Springer-Verlag/Wien)
Mummy Scans Reveal Clogged Arteries