Kleben statt Nähen — Gewebekleber auf der Basis natürlichen Fibrins
Kleben statt Nähen — Gewebekleber auf der Basis natürlichen FibrinsFr, 10.01.2014 - 05:20 — Heinz Redl
![]()
 Die Entwicklung klinisch einsetzbarer Gewebekleber auf Fibrin-Basis ist von Österreich ausgegangen und das Ludwig Boltzmann Institut für Experimentelle und Klinische Traumatologie spielt(e) hier eine zentrale Rolle. Erstmals vor genau 40 Jahren an der Wiener Universitätsklinik für Chirurgie erfolgreich angewandt, finden Fibrinkleber heute teilweise in sprühbarer, leicht zu handhabender Form eine Vielzahl von Einsatzmöglichkeiten: wo früher Gewebeteile genäht wurden, wird heute weltweit geklebt.
Die Entwicklung klinisch einsetzbarer Gewebekleber auf Fibrin-Basis ist von Österreich ausgegangen und das Ludwig Boltzmann Institut für Experimentelle und Klinische Traumatologie spielt(e) hier eine zentrale Rolle. Erstmals vor genau 40 Jahren an der Wiener Universitätsklinik für Chirurgie erfolgreich angewandt, finden Fibrinkleber heute teilweise in sprühbarer, leicht zu handhabender Form eine Vielzahl von Einsatzmöglichkeiten: wo früher Gewebeteile genäht wurden, wird heute weltweit geklebt.
Die Blutgerinnung ist ein lebensnotwendiger Mechanismus um bei Verletzungen auftretende Blutungen zu stoppen und Wunden zu verschließen. Schon im Altertum beobachteten Wissenschafter wie Philosophen fasziniert, wie der Körper mit der Bildung eines Blutklumpen (Blutgerinnsels, Thrombus) reagiert, welcher die verletzte Stelle verschließt und heilt. Der griechisch-römische Arzt Aelius Galenus hatte diesen Vorgang untersucht und faserartige Strukturen im zirkulierenden Blut ebenso wie in den Blutklumpen festgestellt.
Blutgerinnung - was geschieht?
Im gesamten Tierreich erfolgt die Blutgerinnung nach demselben Prinzip: lösliche Proteine im Blutplasma werden in unlösliches, vernetztes faserförmiges Material umgewandelt, das sich dann wie ein Gaze-Schleier über die Wunde legt und diese „verklebt“ – abdichtet.
Am Beginn des 20. Jahrhunderts wurden die diesem klebrigen Material zugrundeliegenden Strukturen als Fibrinfasern identifiziert. Es sind die Endprodukte einer komplexen Reaktionskaskade, in deren letztem Schritt das lösliche Plasmaprotein Fibrinogen durch das Enzym Thrombin (eine Protease) gespalten wird und sich dann spontan zu geordneten faserförmigen Strukturen, dem Fibrin, zusammensetzt und gitterartige Netze bildet (Abbildung 1). Dieses Aggregat wird unter Einwirkung des Enzyms Faktor XIIIa (einer sogenannten Transglutaminase) durch Quervernetzungen weiter stabilisiert. Rote Blutkörperchen, die sich in dem Netz verfangen, führen zur Entstehung eines roten Thrombus. 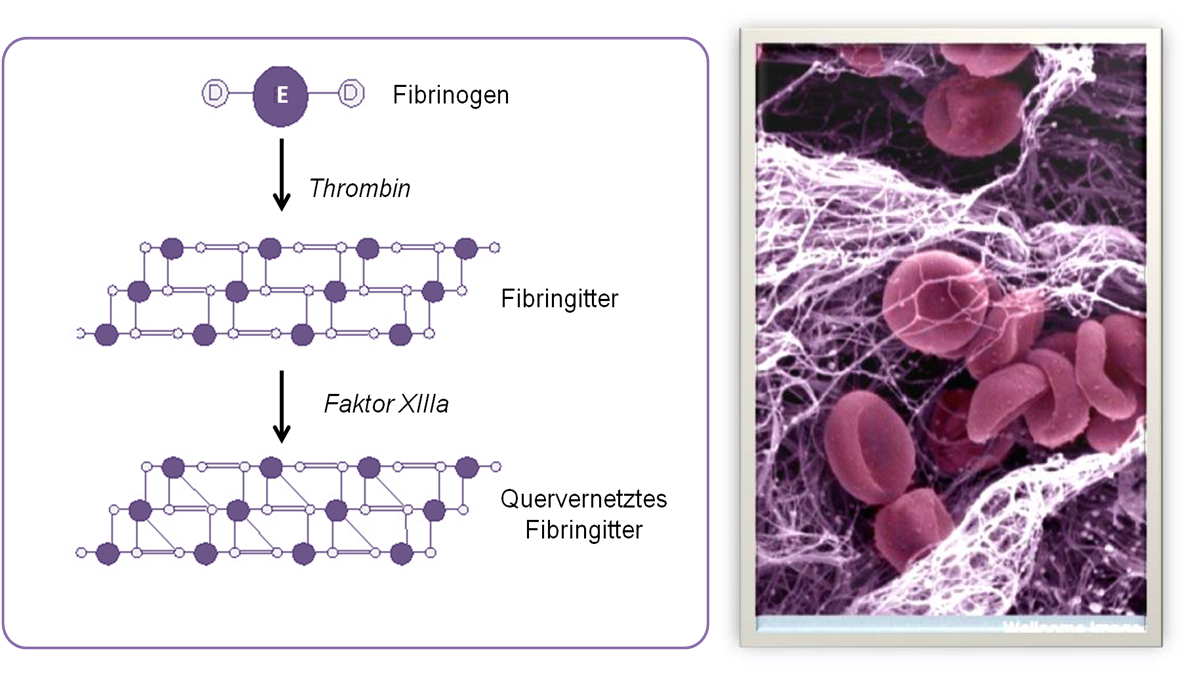
Abbildung 1. Entstehung von Fibrin. Aus dem löslichen Plasmaprotein Fibrinogen werden durch Einwirkung von Thrombin Fibrinmonomere gebildet, die spontan zu einem lockeren Netz aus Fibrinfasern polymerisieren. Quervernetzung durch Faktor XIIIa führt zu einem stabilisierten gitterartigen Netzwerk, in welchem sich Blutzellen – hier rote Blutkörperchen – fangen (rechts). (Quelle: links modifiziert nach Wikipedia, rechts: Scanning electron microscopy; http://www.cellimagelibrary.org/ licensed under a Creative Commons Attribution.)
Nachahmen des natürlichen Prozesses
An die Möglichkeit den Prozeß der Fibrinbildung nachzubauen, um sein Prinzip für das Design eines Gewebeklebers zur Blutstillung und Wundheilung zu nutzen, wurde schon länger gedacht: so wurde bereits 1909 erstmals versucht mit einem Fibrinpuder lokale Blutungen zu stillen; im zweiten Weltkrieg wurde die Kombination Fibrinogen & Thrombin bei Soldaten mit Brandwunden zur Fixierung von Hauttransplantaten – allerdings mit geringem Klebeeffekt und damit wenig Erfolg - angewendet.
Erst in den 1970er Jahren ermöglichten es Fortschritte in der Fraktionierung und Reinigung von Proteinen die natürlichen Gerinnungsfaktoren in reinerer Form und so konzentriert herzustellen, wie es für eine effiziente Gewebeklebung notwendig ist und führten damit zum Durchbruch der Fibrinkleber. Das wirkliche Fibrinkleberzeitalter begann 1972 mit dem Einsatz von hoch angereichertem Fibrinogen, Thrombin und Fibrinolyseinhibitoren in der Nervenkoaptation durch Frau Prof. Matras im Kaninchen [1][2]. In schöner heute "translationalen' Überführung wurde es dann ab 1974 von Matras und Kuderna im AUVA Unfallkrankenhaus Lorenz Böhler auch in Patienten im Rahmen der peripheren Nervenklebung nach Trauma verwendet.
An der Entwicklung dieser Technologien und speziell auch der Geräte für die klinische Anwendung hat das Ludwig Boltzmann Institut für Experimentelle und Klinische Traumaforschung (LBI Trauma) entscheidend mitgewirkt.
Die ersten kommerziell erhältlichen Gewebekleber gelangten Ende der 1970er Jahre auf den Markt und sind seit den 1980er Jahren in Westeuropa und Japan im Einsatz. Die Zulassung in den USA erfolgte 1998. Gewebekleber haben sich seither in einer Vielzahl von Einsatzmöglichkeiten bewährt; vor allem in den Bereichen, in denen es mit herkömmlicher chirurgischer Technik immer wieder zu großen Problemen kam, z.B. bei starken Blutungen, bei Nervenklebungen oder bei Rissen innerer Organe wie Leber und Milz.
Zweikomponentenkleber
In den Fibrinklebern laufen dieselben Prozesse ab wie bei der "natürlichen" Blutgerinnung, allerdings sind die daran beteiligten Komponenten und Faktoren um ein Vielfaches konzentrierter als im Blut. Die Blutgerinnung läuft dadurch sehr viel schneller ab und die erzielte Gewebeklebung oder das gebildete Blutgerinnsel sind sehr viel sicherer und auch stabiler. Es entsteht eine relativ reißfeste aber flexible Klebung.
Die Anwendung kann durch sukzessives Auftragen der einzelnen Komponenten erfolgen, durch Verwendung der vorgemischten Komponenten oder durch deren Sprühen aus einem Applikator mit Doppelspritze, Sammelkopf und Mischnadel. Das letztere Applikatorsystem wurde im LBI Trauma entwickelt, bietet rasche und ausreichende Durchmischung im gewünschten Konzentrationsverhältnis, einfache Einhandbedienung und die Möglichkeit einer Auftragung in dünnen Schichten (Abbildung 2).
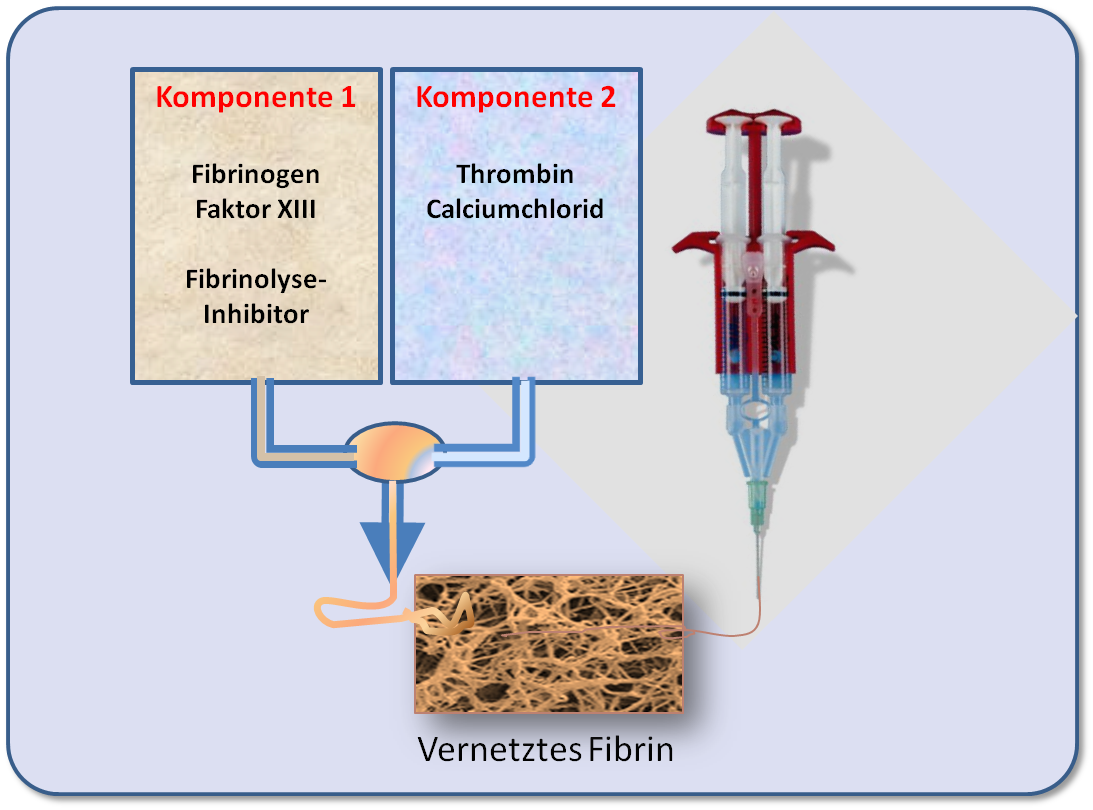 Abbildung 2. Zweikomponentenkleber: Vorrichtung zum Vermischen und Applizieren der Komponenten für Gewebekleber.
Abbildung 2. Zweikomponentenkleber: Vorrichtung zum Vermischen und Applizieren der Komponenten für Gewebekleber.
Alle Fibrinkleber weisen als Hauptkomponenten angereichertes Fibrinogen (mindestens die 20 fache Konzentration wie im Blut) in der einen Spritze und das gereinigte Enzym Thrombin plus die als Cofaktoren für die Reaktion benötigten Calcium Ionen in der anderen Spritze auf. Zur Stabilisierung des vorerst lockeren Fibrinnetzes dient das Enzym Faktor XIIIa (s.o.).
Da zumeist unmittelbar nach Entstehen eines Gerinnsels körpereigene Prozesse zu dessen Auflösung einsetzen (Fibrinolyse), besteht die Gefahr, daß eine entstandene Gewebeklebung nicht fest genug haften bleibt, es somit zu einem erneuten Blutungsprozeß/Ablösungsprozeß kommen kann. Um dies zu verhindern, wird in der Regel ein Inhibitor der Fibrinolyse zugefügt, mit dessen Konzentration sich die Auflösezeiten des entstandenen Gerinnsels bzw. der Klebung gezielt steuern lassen: je mehr Inhibitor vorgesehen wird, desto stabiler ist das Gerinnsel gegenüber Fibrinolyse, desto länger dauert es auch, bis der Kleber vollständig resorbiert wird.
Anwendungen – Kleben statt Nähen
Fibrinkleber finden heute eine Vielzahl medizinischer Einsatzmöglichkeiten. Ihr Vorteil besteht darin, daß sie (als klinisch eingesetzte biologische Klebstoffe) gut verträglich sind, vom Körper abgebaut werden und überdies heilende Wirkung entfalten. Ein sehr wichtiger Vorteil gegenüber dem Nähen mit Nadel und Faden besteht weiters darin, daß zu behandelnde defekte Gewebe oder Organe nicht durch einen Nähvorgang noch zusätzlich geschädigt werden. Deshalb gibt es bei der Anwendung von Fibrinklebern viel weniger Komplikationen und unauffälligere Narben als bei herkömmlichen chirurgischen Nähten.
Etablierte Anwendungen
Mit Fibrinklebern lassen sich Blutungen rasch und effizient stoppen und damit der Blutverlust bei chirurgischen Eingriffen reduzieren. Dabei können auch kleine und/oder schwer zugängliche Gefäße „abgedichtet“, Wundränder weicher innerer Organe wie z.B. Leber, Lunge, Milz „verschlossen“, fragile Nervenfasern verbunden werden. Bei endoskopischen Eingriffen findet eine zielgenaue Klebung statt - beispielsweise bei der Behandlung von Verletzungen und blutenden Geschwüren im Magen-Darm-Trakt.
In zunehmendem Maße werden Fibrinkleber bei Bruchoperationen, vor allem beim Leistenbruch, zur Fixierung des zur Bauchwandverstärkung eingesetzten Netzes verwendet. Ein rezenter Übersichtsartikel über nahezu 6000 Bruchoperationen zeigt eine Reduzierung der postoperativen Komplikationen und vor allem der chronischen Schmerzen (unter denen bis zu 20 % der Patienten leiden), wenn das Netz mit Fibrinkleber anstatt durch Nähte oder Metallclips fixiert wurde.
Sehr umfangreiche Erfahrungen bestehen für die Fibrinanwendung auf der Haut. Hier soll vor allem der Einsatz des Fibrinklebers bei Verbrennungen der Haut hervorgehoben werden, der ein schnelleres und verbessertes Anwachsen von Transplantaten bewirkt und damit vor dem Eindringen von Infektionserregern schützt (Abbildung 3).
 Abbildung 3. Entfernen der verbrannten Hautschicht bis zum darunterliegenden Muskel (links), Aufbringung und Fixierung eines autologen Maschentransplantats (ein Hautlappen des Patienten wird mit einem rautenförmigen Schnittmuster versehen und kann so bis auf eine mehrfache Fläche ausgedehnt werden) mittels Fibrinkleber.
Abbildung 3. Entfernen der verbrannten Hautschicht bis zum darunterliegenden Muskel (links), Aufbringung und Fixierung eines autologen Maschentransplantats (ein Hautlappen des Patienten wird mit einem rautenförmigen Schnittmuster versehen und kann so bis auf eine mehrfache Fläche ausgedehnt werden) mittels Fibrinkleber.
In allen diesen Anwendungen wurden Fibrinkleber auf optimale Klebewirkung hin entwickelt, welche eine hohe Belastbarkeit und eine hohe innere Festigkeit der Klebungen sowie gute Haftfähigkeit des Klebers an den Wund- bzw. Gewebsflächen beinhaltet. Ebenso wurden auch die der unmittelbaren Klebung folgenden Prozesse - die Steuerung und Kontrolle der Haltbarkeit der Klebungen im Körper sowie die Resorbierbarkeit und die wundheilungs-fördernden Eigenschaften des Klebstoffes – in der Optimierung berücksichtigt.
Neue Applikationen
Das Gebiet der Fibrin-basierten Gewebekleber ist zunehmend populär geworden. In der größten Literatur-Datenbank finden sich unter dem keyword „fibrin glue“ mehr als 3100 Einträge, davon 701 seit Anfang 2010. Rund 7 % dieser Einträge befassen sich mit neuen Anwendung der Fibrinkleber in der Geweberekonstruktion und als Trägermaterial für die gezielte Abgabe von Wirkstoffen.
Im ersteren Fall überwiegen Arbeiten zur Konstruktion mit (Stamm)zellen, Knorpel – und Sehnen-Substanz mit Fibrin als Trägermaterial. Im zweiten Fall können Fibrinkleber so maßgeschneidert werden, daß darin eingebrachte und teilweise daran gekoppelte Wirkstoffe - von Antibiotika zu Hormonen und Wachstumsfaktoren – gezielt und über einen längeren Zeitraum andauernd freigesetzt werden und beispielsweise zum Gewebeaufbau oder der Wundheilung beitragen.
Ein grober Überblick über die Anwendungsmöglichkeiten von Fibrinklebern ist in Abbildung 4 gegeben.
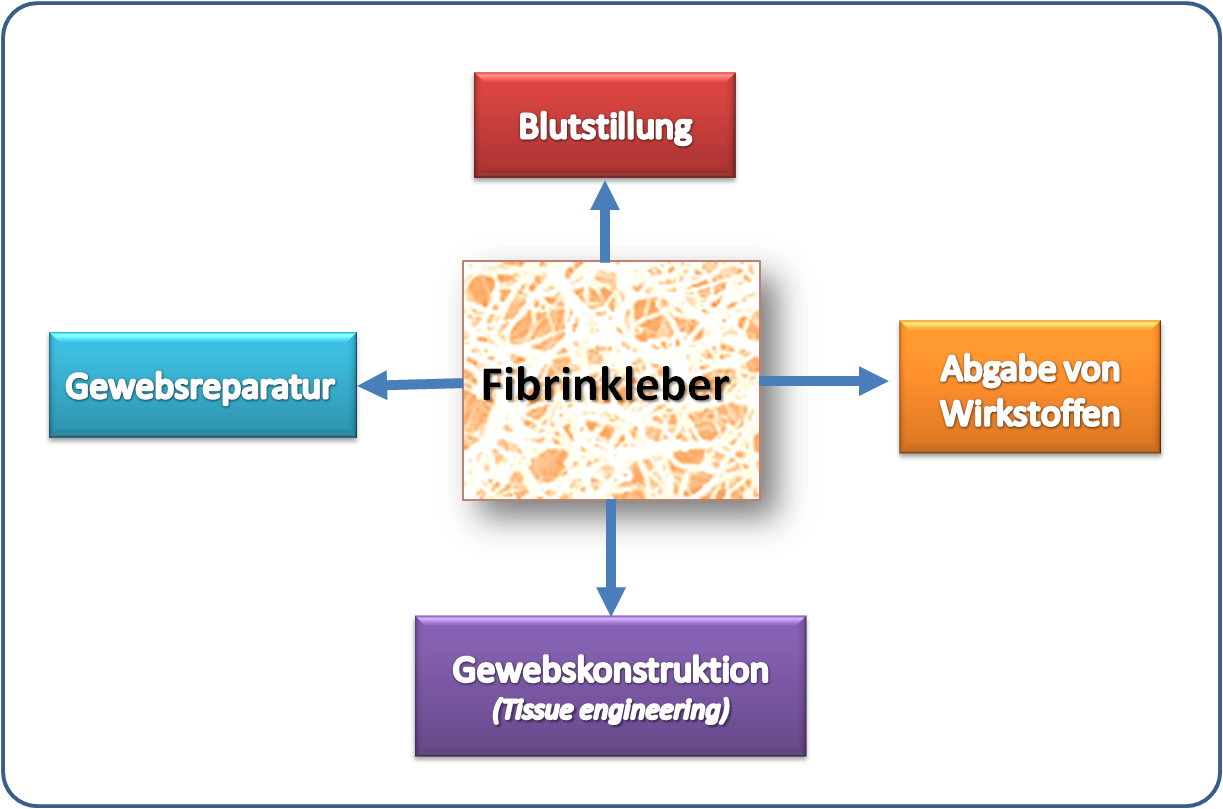 Abbildung 4. Wofür man Fibrinkleber verwenden kann.
Abbildung 4. Wofür man Fibrinkleber verwenden kann.
Fazit
In der Unfalls- und Regenerationsmedizin geht es vor allem darum den Blutverlust so gering wie möglich zu halten, die Wundheilung zu fördern, Narbenbildung zu verringern , die Regenerationsdauer zu verkürzen und mögliche Folgekomplikationen rechtzeitig zu vermeiden. Der heute weltweit angewandte, Fibrin-basierte Zweikomponentenkleber wurde in den 1970er Jahren in Wien erfunden und stellt nach wie vor einen unübertroffenen Gewebekleber in der Medizin dar. Der Kleber ist gut verträglich, vom Körper abbaubar und trägt zur Geweberegeneration (Wundheilung) bei.
Einige Meilensteine in der „Geschichte“ des Fibrinklebers:
S. Bergel; Über die Wirkung des Fibrins. Dtsch Med Wochenschr 1909; 35:663-665. Spängler HP, Holle J, Moritz E, et al; Experimentelle Untersuchungen und erste klinische Erfahrungen über die totale Blutstillung mittels hochkonzentriertem Fibrin. Österr Ges Chir 1975:605-610.
J.Eibl, H.Redl, G.Schlag, Gewebekleber auf basis von fibrinogen EP 1007109 B1.
R H. Fortelny, A.H. Petter-Puchner, K.S. Glaser, H. Redl; Use of fibrin sealant (Tisseel/Tissucol) in hernia repair: a systematic review. Surg Endosc (2012) 26:1803–1812
[1] H Matras et al., “[Suture-free interfascicular nerve transplantation in animal experiments],” Wiener medizinische Wochenschrift 122, no. 37 (September 9, 1972): 517–523
[2] H Matras et al., “Non-sutured Nerve Transplantation (a Report on Animal Experiments),” Journal of Maxillofacial Surgery 1, no. 1 (March 1973): 37–40.
Weiterführende Links
M.K. Terris (2009) Use Of Tissue Sealants And Hemostatic Agents (Slide show, English)
B. Iyer (2013) Tissue sealant essentials (Slide show, English) DB111 Tisseel Gewebekleber Video 2:47 min Die Blutgerinnung Video 1:34 min.